Стволовые клетки: новый экспериментальный метод лечения повреждений спинного мозга

На сегодняшний день не существует эффективного регенеративного способа лечения травматического повреждения спинного мозга (ПСМ). Недавно новая клеточная терапия, состоящая в пересадке стволовых клеток, направленная на лечение этого типа травм, показала многообещающие предварительные результаты. Несмотря на то, что это экспериментальное лечение, клинические испытания I фазы, проводимые клиникой Майо, дают проблеск надежды людям, страдающим от ПСМ, для которых шансы на улучшение двигательных и сенсорных функций, как правило, очень малы.
Только в США более миллиона человек страдают от ПСМ, и каждый год регистрируется около 17 000 новых случаев. Несмотря на достижения медицины, полное восстановление после травмы спинного мозга все еще очень ограничено. Поэтому поиск альтернативных методов лечения стал первоочередной задачей. В связи с этим клиника Майо в США недавно провела исследование, целью которого было оценить потенциал трансплантации стволовых клеток для улучшения двигательных и сенсорных функций у пациентов, перенесших травматическое повреждение спинного мозга.
В исследовании приняли участие 10 пациентов с разной степенью паралича. Каждому добровольцу была сделана одноразовая инъекция в позвоночный столб. Результаты, опубликованные в журнале , многообещающие. Во-первых, пациенты показали хорошую переносимость экспериментального трансплантата. Во-вторых, у 7 участников наблюдались улучшения, они поднялись на один уровень по шкале нарушений Американской ассоциации спинальной травмы (ASIA) (шкала ASIA состоит из пяти уровней, от полной потери функции до нормальной функции).
Кроме того, исследователи обнаружили улучшение чувствительности в тестах на укол и легкое прикосновение. Также у 7 пациентов улучшилась сила основных двигательных групп мышц.
По данным исследования, около 5% пациентов с ПСМ могут восстановить чувствительность с помощью клеточной терапии. Тем не менее "в случае травмы спинного мозга даже незначительное улучшение может существенно повлиять на качество жизни пациента", — отметил нейрохирург Мохамад Байдон в пресс-релизе.
Передовой метод лечения в регенеративной медицине
В этом экспериментальном исследовании ученые использовали стволовые клетки, полученные из жировой ткани каждого пациента. Они были взяты из живота или бедра. Затем их культивировали в лаборатории, после чего вводили в позвоночный столб.
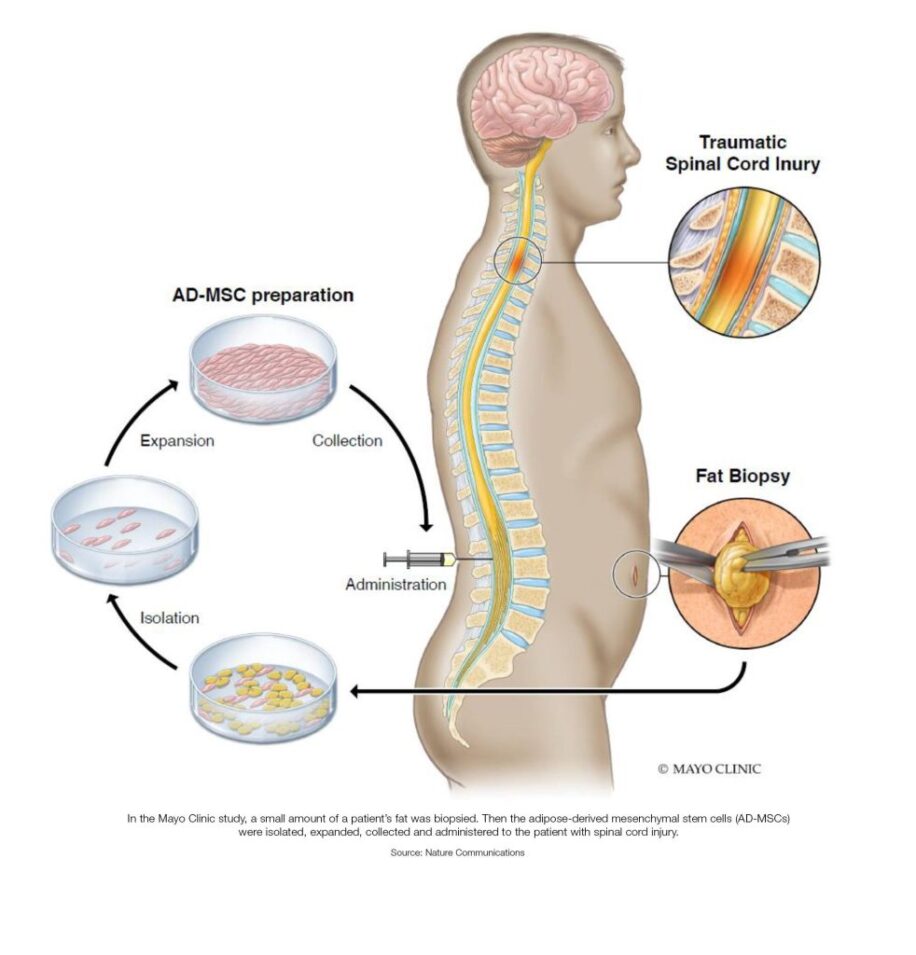
По мнению исследователей, мезенхимальные стволовые клетки способны восстанавливать кости, хрящи, мышцы, жировую ткань и, в определенной степени, центральную нервную систему. В 2019 году Япония стала первой страной, одобрившей этот вид клеточной терапии для лечения ПСМ. Однако научное сообщество считает это решение преждевременным.
Исследователи из клиники Майо согласны с этим мнением, отмечая, что клинические испытания первой фазы в основном связаны с безопасностью. "Это исследование демонстрирует безопасность и потенциальную пользу стволовых клеток и регенеративной медицины", — говорит доктор Байдон, ведущий автор исследования. По его словам, травма спинного мозга — очень сложное состояние. "Будущие исследования могут показать, могут ли стволовые клетки в сочетании с другими методами лечения стать частью новой парадигмы лечения для улучшения состояния пациентов", — продолжает он.
Неопределенное будущее?
Пациенты, получившие инъекцию в поясничную область, находились под наблюдением в течение одного года и 10 месяцев. В течение этого периода, как уже говорилось, было отмечено улучшение их сенсорных и двигательных показателей. Таким образом, эти результаты весьма обнадеживают и открывают путь к следующему этапу испытаний. Однако на пути ученых все еще стоит одно препятствие. В исследование были включены пациенты, которые совсем недавно перенесли операцию ПСМ. А в целом движения и ощущения могут улучшаться в течение года. Это означает, что пока сложно делать выводы об эффективности лечения застарелых повреждений. Не говоря уже о том, что трудно точно разграничить лечебный эффект времени и клеточной терапии.
"В будущем необходимо провести более крупные рандомизированные контролируемые исследования с использованием различных клинических инструментов и показателей качества жизни", — говорят исследователи из клиники Майо. "Это позволит нам изучить потенциальные преимущества этих инъекций для позднего неврологического восстановления после травмы спинного мозга", — заключает Байдон. Поскольку испытания фазы II уже идут, более подробные данные о реальной эффективности терапии должны появиться в течение одного-двух лет.